В России уже идет ревакцинация от ковида. США и Европа ее планируют. При этом ВОЗ против, а эксперты даже называют ее «преступной»
Как так? И что делать всем нам?

Программа повторной, или бустерной, вакцинации в России началась еще в июле. С конца сентября она должна стартовать в США и нескольких европейских странах. В Израиле тем временем третью дозу вакцины уже получили более двух миллионов человек. Тем не менее твердых научных данных о реальной необходимости повторной вакцинации у ученых до сих пор нет, а эксперты ВОЗ сравнивают ее с повторной раздачей спасательных жилетов после кораблекрушения — тем, кто их уже давно получил. «Медуза» рассказывает, что нового узнали ученые о поведении иммунитета с течением времени после прививки.
Где уже стартовали программы повторной вакцинации? И какие страны их планируют?
В России о начале программы ревакцинации было объявлено еще 21 июня, сама программа стартовала (по крайней мере в Москве, где вакцины можно было получить уже в первый день) 1 июля. Общей статистики по количеству ревакцинированных в России нет, но, судя по данным, которые публикуют отдельные регионы и которые собирает сайт gogov.ru, их около 200–300 тысяч человек, то есть это доли процентов от всех жителей.
В Израиле повторная вакцинация также началась в июле, причем доступ к третьей дозе вакцины получили сначала только люди старше 60 лет и лишь затем все более молодые категории привитых. На сегодня доступ к ревакцинации есть даже у подростков старше 12 лет, а всего ревакцинацию в стране прошли более двух с половиной миллионов человек (при общей численности населения девять миллионов).
Президент США Джо Байден 18 августа объявил о планах начать кампанию ревакцинации всех привитых в США с 20 сентября. Произошло это еще до того, как два профильных ведомства — Управление по контролю за продуктами питания и лекарствами (FDA) и Центры по контролю и профилактике заболеваний (CDC) — дали соответствующую рекомендацию. Открытое заседание по этому вопросу ожидается только 17 сентября.
Судя по последним новостям из этих ведомств, масштаб программы может быть меньше ожидаемого — так, третью дозу могут получить не все вакцинированные, а только получившие препарат Pfizer, сообщает The New York Times со ссылкой на своих собеседников (возможно, это связано с более сильным падением иммунитета у вакцинированных этим препаратом, что было обнаружено в одном из недавних исследований). При этом, хотя в США программа официально еще даже не начата, CDC сообщают о почти полутора миллионах «дополнительных доз», уже полученных гражданами начиная с середины августа. Это могли быть и люди с ослабленной иммунной системой, которым третья доза официально рекомендована, и те, кто просто умолчал, что делал прививку.
В Европе программа «бустеров» уже стартовала в Австрии, Бельгии, Франции, Венгрии, Лихтенштейне, Люксембурге и Словении, еще 13 стран рассматривают такую возможность, и это число быстро растет. Но единой политики по вопросу ревакцинации нет и в ЕС. Например, отдельные группы людей высокого риска смогут получить третью дозу во всех упомянутых странах, однако в Австрии, например, программа ревакцинации также открыта для всех жителей старше 60 лет, а в Венгрии — для всех вакцинированных взрослых вообще.
Единства среди медицинских чиновников разных стран нет и относительно того, когда именно следует делать третью прививку: в России, чтобы получить третью дозу, с момента первой вакцинации должно пройти как минимум шесть месяцев, в Израиле — пять, в США — восемь, в Венгрии — четыре.
Главная же медицинская организация в мире — ВОЗ — и вовсе считает, что пока от бустерной вакцинации больше вреда, чем пользы, и подобные программы не следовало запускать вообще.
Почему ВОЗ против ревакцинации?
Потому что не доказано, что она нужна, а бедные страны это гарантированно лишит доступа к вакцинам.
Еще 4 августа глава ВОЗ Тедрос Аданом Гебреисус выступил с призывом наложить мораторий на программы ревакцинации как минимум до конца сентября. К этому сроку, считала организация в мае, доля вакцинированных во всех странах мира должна будет преодолеть отметку 10% населения.
Вероятность того, что этот показатель действительно будет достигнут в ближайшее время, близка к нулю: почти вся Африка и многие страны Азии вакцин фактически до сих пор не получили. Число доз на 100 человек населения там до сих пор исчисляется единицами, в то время как в США и Европе на каждого жителя сейчас приходится значительно больше одной дозы (прежде всего, благодаря получению второй дозы, но в отдельных странах — и третьей).
Аргументы ВОЗ против применения бустерных доз сводятся к тому, что массовая ревакцинация в богатых странах точно приведет к обострению дефицита препаратов в бедных странах. И это притом что до сих пор не понятно, будет ли в ревакцинации хоть какой-то практический смысл с точки зрения сохраненных жизней и предотвращенных тяжелых заболеваний.
Основанием для начала введения бустерных доз должны, по мнению экспертов ВОЗ, стать надежные данные о падении с течением времени эффективности вакцин и, прежде всего, о снижении защиты от тяжелых заболеваний. Однако таких данных, по словам экспертов, нет. «На сегодняшний день аргументы в пользу какой-либо широкой потребности в бустерных дозах после первичной вакцинации остаются ограниченными и неубедительными», — заключают эксперты ВОЗ в своем докладе. И хотя с момента его публикации прошел уже месяц и данных о падении иммунитета стало гораздо больше, этот общий вывод остается справедливым — просто потому что с ростом объема данных консенсуса по этому вопросу так и не появилось.
То есть ВОЗ считает, что иммунитет, полученный после прививки, с течением времени не снижается?
ВОЗ исходит из того, что для точных выводов слишком мало информации.
Данные о длительности защиты, которую дают вакцины, можно условно разделить на прямые и косвенные:
- прямые — это статистика по заболеваемости, госпитализациям и смертности среди вакцинированных
- косвенные — это данные об общем уровне антител, об уровне нейтрализующих антител, данные о сохранении клеток памяти спустя месяцы после вакцинации, уровне активности T-клеток и другие подобные иммунологические данные.
Данных второго типа гораздо больше, но однозначно интерпретировать их пока невозможно. Простой и однозначной связи между уровнем антител и вероятностью заболевания (особенно тяжелого) для ковида нет (хотя какая-то корреляция, безусловно, существует). То есть непонятно, как эти косвенные данные помогут установить момент, когда введение бустерной вакцины будет оправданно.
Чем плохи тесты на антитела?
Для того чтобы иметь возможность интерпретировать тесты на антитела и другие косвенные данные, нужно знать, что именно и как коррелирует с заболеваемостью — то есть иметь «формулу», по которой уровень антител или другой параметр можно перевести в вероятность заболеть ковидом с тем или иным исходом.
До сих пор таких общепринятых «формул» для ковида не было создано, хотя за последние месяцы вышло как минимум несколько важных статей (1, 2, 3), в которых есть попытка найти соответствующие «корреляты защиты». Делается это на основе данных из клинических исследований вакцин. Эти работы показывают, что уровень нейтрализующих антител однозначно коррелирует с уровнем защиты. Однако такой подход имеет важные ограничения:
- все эти данные получены до распространения варианта дельта, который фактически вытеснил другие варианты SARS-CoV-2 в большинстве стран и способен частично уходить от иммунитета;
- поиск коррелятов защиты основан в этих работах на предположении, что различия в уровне антител между разными людьми после прививки будут отражать различия между уровнем защиты у одного и того же человека в разное время. Но это предположение может быть слишком грубым — оно точно не учитывает вклад клеточного иммунитета, уровень которого не всегда строго следует за уровнем антител.
Поэтому ключевую роль в решении о том, нужна ли бустерная вакцинация, по-прежнему играют именно прямые данные о заболеваемости. Основная сложность с их интерпретацией связана с тем, что рост числа прорывных инфекций и видимое падение эффективности вакцин могут объясняться двумя причинами: и падением иммунной защиты со временем, и распространением новых вариантов вируса, уходящих от иммунитета. Оба фактора действуют одновременно, ведь постоянно растут и время с начала вакцинной кампании, и доля варианта дельта в мире.
Если эффективность вакцин падает из-за того, что со временем снижается «сила» иммунитета, то бустерная вакцинация необходима и ее придется повторять снова и снова. Если же дело исключительно в распространении новых вариантов, то повторная вакцинация той же самой вакциной не будет особо эффективной, а вместо бустеров нужны обновленные вакцины.
Чтобы определить, что именно стало главной причиной текущего роста заболеваемости, необходимо смотреть не на общую статистику прорывных инфекций, а учитывать время, прошедшее с момента вакцинации по каждому отдельному заболевшему (и по возможности устранить все остальные возможные дополнительные факторы, влияющие на частоту инфекций).
Такого рода исследований в мире было сделано пока очень немного. Главным аргументом в пользу бустерной вакцинации в Израиле стала серия исследований, показавших заметное падение эффективности вакцины производства Pfizer спустя примерно полгода после старта прививочной кампании.
- В исследовании на основе данных одной из израильских больничных касс (аналог страховой компании) было показано, что доля прорывных инфекций среди людей, получивших вакцину в разное время, не одинакова: чем раньше человек вакцинирован, тем выше вероятность заболеть. Это могло быть связано и с падением защиты с течением времени, но теоретически и с другими причинами — например, с тем, что вакцинированные в начале и конце кампании чем-то отличались.
- Эти выводы подтвердило еще одно аналогичное исследование из Израиля. В ходе него были проанализированы истории уже значительно большего числа людей (33 993 человек), которые сделали прививку, а потом делали тест на коронавирус. В итоге среди тех, кто получил вакцину раньше (больше чем за 146 дней до теста), положительных тестов оказалось примерно втрое больше.
- Наконец, те же выводы были подтверждены данными израильского минздрава по всем вакцинированным в стране (на момент анализа более 5,2 миллиона человек старше 16 лет). На этот раз отдельно по разным возрастным группам были проанализированы не только легкие, но и тяжелые случаи заболевания после вакцинации. К сожалению, по тяжелым случаям также обнаружился рост риска с увеличением времени, прошедшего с первой прививки. Правда, происходило это только в группе 60+, а абсолютная эффективность вакцины против тяжелого течения по-прежнему была высокой.
- Падение иммунитета, как показала только что вышедшая работа, сопровождалось значительным снижением уровня антител.
Такого резкого падения вакцинного иммунитета, как в Израиле, до сих пор не удалось обнаружить ни в одной другой стране, а некоторые данные и прямо противоречат израильским.
- Так, в Великобритании (где создана одна из самых продвинутых систем мониторинга в области здравоохранения, поставляющая большое количество данных о заболевших) недавно тоже обнаружилось падение иммунитета с течением времени. Но оно выглядело совсем не таким драматичным — в среднем на 10% через сто дней после второй дозы. Анализ снова подтвердил, что вакцины производства Pfizer эффективнее, чем AstraZeneca, но еще и показал, что действие вакцины Pfizer ослабевало несколько быстрее.
- Очень похожие результаты были получены и при наблюдении за добровольцами, участвовавшими в исходном клиническом исследовании вакцины Pfizer: как показали ученые в новой статье, действенность вакцины в целом была сохранена, хотя падение в зависимости от времени, прошедшего с вакцинации, было заметно — с 96% у тех, получил ее в первые два месяца, до 84% в группе привитых более четырех месяцев назад.
- Прямо противоречат израильские данные данным из США, проанализированным в конце августа CDC. Ученым не удалось обнаружить никаких отличий в эффективности вакцин между двумя группами привитых: теми, кто получил вакцину менее и более трех месяцев назад.
- То, что иммунитет против тяжелого течения болезни не падает, видно и по анализу подробных медицинских данных более чем 10 миллионов жителей штата Нью-Йорк. Несмотря на то, что достигнутый там высокий уровень коллективного вакцинного иммунитета не смог остановить вспышку заболеваемости с приходом «дельты» и заболеваемость среди вакцинированных существенно выросла, все же подавляющие большинство заболевших составили именно невакцинированные. Эффективность вакцин упала, но не столь драматично, как в Израиле, и осталась скорее на уровне Великобритании. А эффективность против госпитализаций не поменялась вовсе.
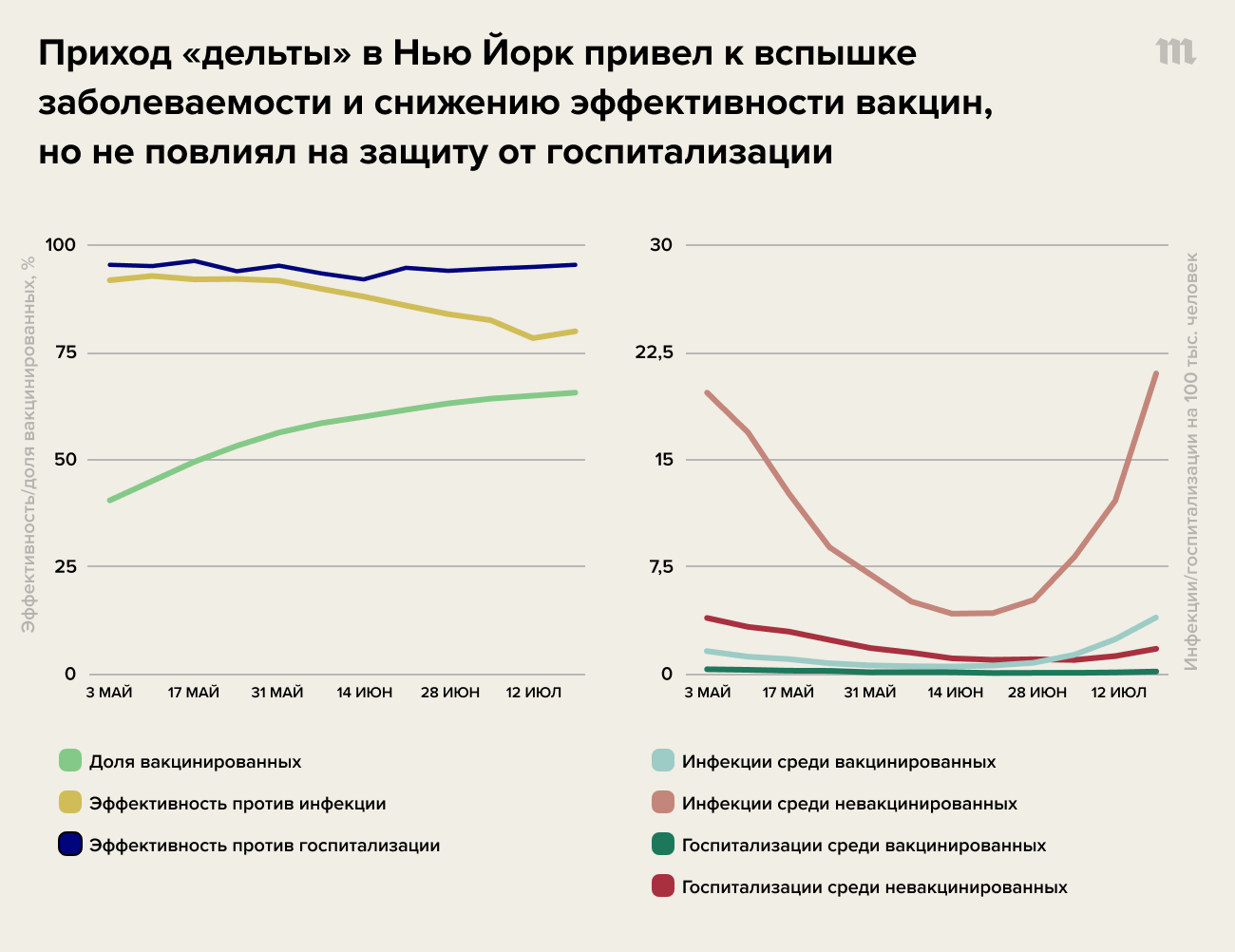
- Аналогичная картина наблюдается и по данным из Катара, где на основе анализа Единого национального реестра исследователи обнаружили, что эффективность вакцины Pfizer против инфекций (как симптоматических, так и бессимптомных) снижается — это особенно заметно примерно 4–5 месяцев спустя после второго укола. Но эффективность этой же вакцины против тяжелых, критических и смертельных случаев ковида оставалась на единожды достигнутых пиковых значениях (около 95%) на протяжении всего времени исследования, то есть как минимум полгода. В стране за время исследования присутствовали все три основные варианта вируса: альфа («британский»), бета («южноафриканский») и дельта («индийский»), — и в отношении всех вакцина вела себя одинаково.
По сути, сегодня это все прямые данные, которыми можно оперировать при принятии решения (полный список релевантных исследований пострегистрационной эффективности вакцин можно увидеть здесь, здесь и здесь). Из них очевидно, что картина неполна и противоречива. Снижение иммунитета установили только израильские исследователи, и не факт, что оно связано со временем после первичной вакцинации — а значит, и повторная может быть бесполезной.
Другими словами, вывод ВОЗ о том, что аргументы в пользу бустерной вакцинации «ограниченны и неубедительны», по-прежнему верен. Редакции научных журналов выступают в поддержку ВОЗ, а некоторые эксперты даже называют программы ревакцинации «шокирующими» и «преступными», но все это фактически никак не меняет планов национальных правительств: если они имеют возможность запускать программы ревакцинации, то обычно пользуются ею.
Но лично мне стоит делать повторную прививку или нет?
Повторим: до сих пор не ясно, снижает ли третья доза вакцины риск тяжелого заболевания по сравнению с вакцинацией двумя дозами — вполне возможно, что не снижает и обычной иммунизации вполне достаточно. Однако повторная вакцинация точно увеличивает уровень антител и, соответственно, снижает шансы стать носителем инфекции — то есть делает вас несколько безопаснее для окружающих. В этих условиях, если, конечно, вы не влияете на распределение вакцин в мире, решение о повторной вакцинации может быть лично для вас оправданным. Ориентироваться можно на рекомендации национальных правительств.
Александр Ершов